มะเร็งลำไส้ใหญ่อันตรายกว่าที่คุณคิด มักพบมากในผู้ป่วยที่มีอายุ 50 ปีขึ้นไป (กลุ่มเสี่ยง) มะเร็งลำไส้เป็นมะเร็งที่พบมากเป็นอันดับที่ 3 ของโลก และมีผู้เสียชีวิตเป็นอันดับที่ 2 ของโลก ส่วนในประเทศไทยมะเร็งลำไส้ใหญ่เป็นมะเร็งที่ตรวจพบเป็นอันดับที่ 4 ในประเทศ
คนไข้ที่เป็นมะเร็งลำใส้ใหญ่ในระยะเริ่มต้น ส่วนมากจะไม่มีอาการผิดปกติ กว่าจะมีอาการผิดปกติอย่างเช่น ถ่ายเป็นเลือด น้ำหนักลดอย่างไม่มีสาเหตุ ปวดท้อง อุจจาระผิดปกติลักษณะ หรือ พฤติกรรมการถ่ายผิดปกติไปจากเดิม ก็จะพบกว่าเจอมะเร็งในระยะหลังๆ เพราะฉะนั้น การตรวจคัดกรองหามะเร็งลำไส้ใหญ่จึงมีความจำเป็นอย่างมาก เพื่อจะได้ค้นพบมะเร็งในระยะแรกๆ และรักษาทันท่วงที ก่อนที่จะสายเกินไป หรือถ้าดีไปกว่านั้นคือป้องกันมะเร็งที่จะเกิดขึ้นในอนาคตด้วยการตัดติดติ่งเนื้อในลำไส้ใหญ่ออก (polyps)
การตรวจคัดกรองมะเร็งลำใส้ใหญ่มีหลายวิธีด้วยกัน ก่อนอื่น เราต้องเข้าใจก่อนว่า การคัดกรองแปลว่าเป็นการตรวจในกลุ่มของคนไข้มีความเสี่ยงและไม่มีอาการผิดปกติ คนที่อยู่ในกลุ่มเสี่ยงทั่วๆไปคือคนที่มีอายุตั้งแต่ 50 ปีขึ้นไป ปัจจัยเสี่ยงอื่นๆเช่น เพศชาย, สูบบุหรี่, มีคนในครอบครัวเป็นมะเร็งในลำไส้ใหญ่ ถ้าเรามีอาการลำไส้ผิดปกติ จะอายุมากกว่าหรือน้อยกว่า 50 ปี ก็ควรจะพบแพทย์ผู้เชียวชาญอยู่ดี
การตรวจคัดกรองมะเร็งลำใส้ใหญ่โดยทั่วไปมี 2 วิธี
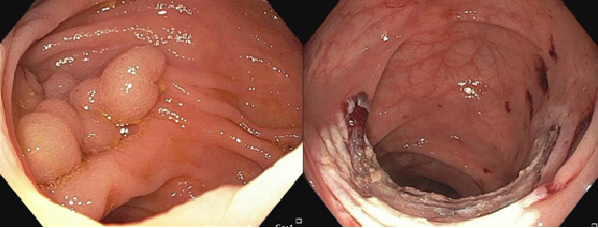
- ส่องกล้องลำไส้ใหญ่ (Colonoscopy) ในปัจจุบัน ประเทศเดียวที่ส่องกล้องคนไข้ทุกคนที่อายุเกิน 45 ปีขึ้นไปคือประเทศ USA. การตรวจแบบนี้ คนไข้ต้องทานยาระบาย เสียค่าใช้จ่ายสูง มีความเสี่ยงต่อการส่องกล้อง เช่นจากได้รับยาสลบ และจากภาะวแทรกซ้อนจากการส่องกล้อง เช่น ลำไส้ทะลุ ต้องผ่าตัดซ่อมแซมด่วน (1:1000) การตรวจแบบนี้ข้อดีคือเห็นลำไส้จากตัวกล้อง สามารถวินิจฉัยมะเร็งได้ทันที เอาชิ้นเนื้อไปตรวจได้ หรือถ้าเจอติ่งเนื้อ (polyp) ก็สามารถตัดออกได้ในระหว่างส่องกล้องด้วยเลย ซึ่งมะเร็งส่วนมากจะพัฒนาจากติ่งเนื้อ เพราะฉะนั้น การส่องกล้องสามารถตัดติ่งเนื้อ และป้องกันการเป็นมะเร็งลำไส้ใหญ่ในอนาคตได้ การคัดกรองด้วยวิธีนี้ มีโอกาสเจอมะเร็งประมาณ 3/1000 หลายๆประเทศที่รัฐเสียค่าใช้จ่ายค่าส่องกล้องให้คนไข้ จึงไม่สนับสนุน เพราะไม่คุ้มค่าต่อการตรวจเจอมะเร็งลำไส้ใหญ่
- การคัดกรองด้วยการตรวจอุจจาระเพื่อหาว่ามีเลือดปนหรือแฝงอยู่หรือไม่ ซึ่งโดยปกติตาเปล่าจะมองไม่เห็น การตรวจแบบนี้เสียค่าใช้จ่ายน้อย ไม่มีความเสี่ยงต่อคนไข้ และไม่ต้องทานยาระบาย ซึ่งส่วนมากจะเริ่มการคัดกรองกับประชากรทุกคนที่อายุ 50 ขึ้นไป โดยการตรวจอุจจาระ 3 ครั้ง ในช่วงเวลา 3 วันติดๆกัน ถ้าไม่มีเลือดแฝงเลย ก็จะตรวจซ้ำทุก 2 ปี ถ้ามีเลือดปน ค่อยแนะนำทำการส่องกล้องลำไส้ใหญ่ หามะเร็งลำไส้ใหญ่ ซึ่งโอกาสเจอเยอะขึ้นมาก ถึง 3/100 แต่ก็แปลว่าอีก 97% ไม่มีมะเร็ง ซึ่งคุ้มค่าต่อการส่องกล้องทุกคนที่ตรวจพบเลือดแฝงในอุจจาระ และคุ้มค่ากว่าการที่จะส่องกล้องทุกคนทั้งประเทศ หลายๆประเทศที่รัฐเสียค่าใช้จ่ายค่าส่องกล้องให้คนไข้ จะใช้แนวทางนี้ในการคัดกรองหามะเร็งลำไส้ใหญ่ ซึ่งได้ผลดีมาก เช่นในประเทษอังกฤษ แคนาดา และ ออสเตรเลีย และ 50% ของคนไข้กลุ่มนี้จะตรวจเจอติ่งเนื้อ และสามารถตัดออกได้ เพื่อป้องกันมะเร็งในอนาคต
ใครบ้างควรพบผู้เชียวชาญทางเดินอาหารเพื่อที่จะพิจารณาส่องกล้องลำไส้ใหญ่
- คนที่ตรวจอุจจาระแล้วพบมีเลือดปนหรือแฝงอยู่
- ถ่ายเป็นเลือด
- น้ำหนักลดโดยไม่ทราบสาเหตุ
- ปวดท้อง
- อุจจาระผิดปกติลักษณะ หรือรูปร่างผิดปกติไปจากเดิม
- พฤติกรรมการถ่ายผิดปกติไปจากเดิม
- คนที่มีคนในครอบครัวเป็นมะเร็งลำไส้ใหญ่ โดยเฉพาะ พ่อ แม่ พี่ น้อง ที่เป็นตอนอายุน้อยกว่า 55 ปี
ประเทศไทยเองไม่มีแนวทางการคัดกรองอย่างจริงจังเหมือนต่างประเทศ แนวทางการคัดกรองขึ้นอยู่กับท้องถิ่น โรงพยาบาล และแพทย์ที่ดูแลผู้ป่วย
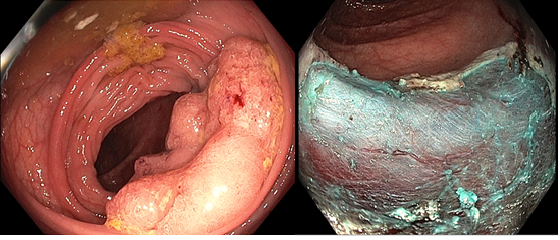
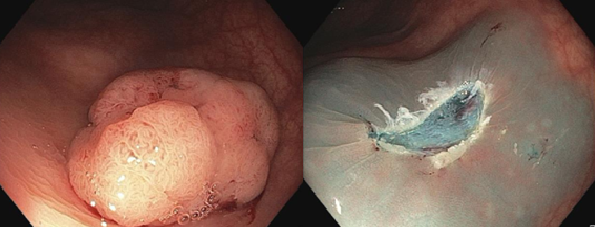
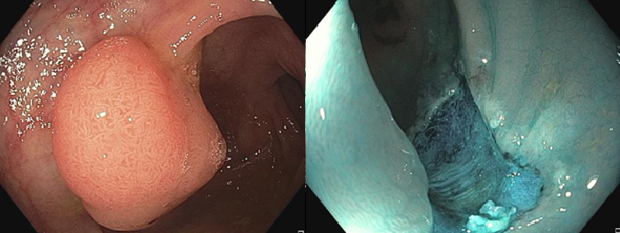
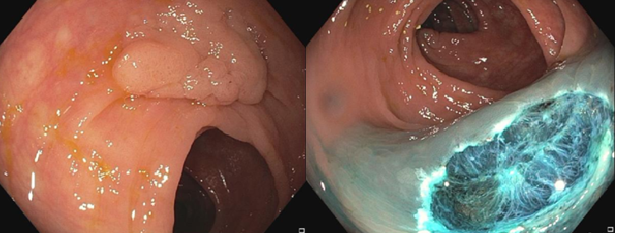
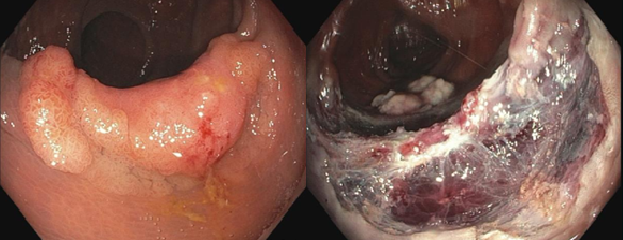
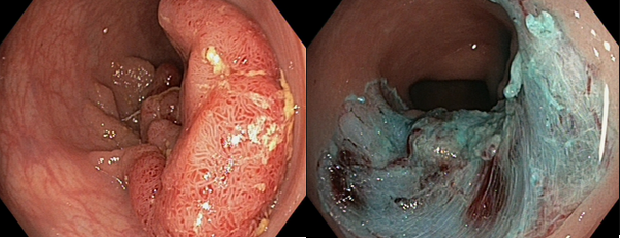
สิ่งสำคัญอีกอย่างนึงที่แพทย์ผู้เชียวชาญทางด้านส่องกล้องสามารถทำได้ในปัจจุบันนี้คือการสามารถตัดติ่งเนื้อขนาดใหญ่ได้ด้วยการส่องกล้องลำไส้ใหญ่
10 กว่าปีก่อน ถ้าแพทย์เจอติ่งเนื้อขนาดใหญ่ ที่ยังไม่ใช่มะเร็ง แต่ก็มีโอกาสที่ติ่งเนื้อนี้พัฒนาเป็นมะเร็งลำไส้ใหญ่สูง แพทย์ที่ส่องกล้องจะส่งคนไข้ให้ทางศัลยแพทย์ ทำการผ่าตัด ซึ่งเป็นการผ่าตัด เปิดหน้าท้อง มีความเสี่ยง และเจ็บแผล อยู่ โรงพยาบาลหลายวัน ใน 10 ปีที่ผ่านมา ศัลยแพทย์พยายามทำการผ่าตัดให้เล็กลงด้วยการใช้กล้องช่วยในการผ่าตัด แต่ก็ต้องมีการผ่าตัดหน้าท้องที่เล็กลง และเจ็บตัว และคนไข้อยู่ รพ หลายวัน ซึ่งโดยทั่วไปจะดีกว่าการผ่าเปิดหน้าท้องขนาดใหญ่ ขณะเดียวกันใน 10 ปีที่ผ่านมา แพทย์ผู้เชียวชาญทางการส่องกล้อง ก็มีการพัฒนาเทคนิกและวิจัยหลายๆอย่าง และทุกวันนี้สามารถตัดติ่งเนื้อขนาดใหญ่ได้ด้วยการใช้กล้องส่องลำไส้ใหญ่ทั่วๆไป โดยที่ไม่ต้องมีการผ่าตัดเลย และคนไข้ก็สามารถกลับบ้าน ในว้นเดียวกันหลังทำการส่องกล้อง หรือวันรุ่งขึ้น แล้วแต่สถานการณ์ ทั้งนี้ทั้งนั้น การตัดติ่งเนื้อขนาดใหญ่จะมีความเสี่ยงมากกว่าการตัดติ่งเนื้อขนาดเล็ก และแพทย์ผู้เชียวชาญทางส่องกล้องก็ต้องฝึกฝนเพิ่มเติมด้วย
โดยทั่วไป แพทย์ที่ส่องกล้องทางเดินอาหาร จะประเมินติ่งเนื้อที่มีขนาดใหญ่ ว่าใช่มะเร็งหรือไม่ใช่ ถ้าติ่งเนื้อนี้เป็นมะเร็งแล้ว ก็จะส่งให้ศัลยแพทย์ประเมินและทำการผ่าตัดลำไส้ออก ด้วยการผ่าตัด แต่ถ้าไม่ใช่มะเร็ง ซึ่งส่วนมากแพทย์จะดูออกจากตัวเทคโนโลยี่ของตัวกล้องเพราะชัดและสามารถขยายภาพได้ชัดเจนมาก แพทย์ส่องกล้องก็จะส่งตัวคนไข้ไปให้แพทย์ส่องกล้องที่มีความเชี่ยวชาญทางด้านการตัดติ่งเนื้อขนาดใหญ่ เพือทำการรักษาต่อไป
ถ้าคนไข้ท่านใดมีจุดประสงค์ต้องการจะตรวจคัดกรองมะเร็งลำไส้ใหญ่ด้วยการตรวจอุจจาระ สามารถนัดพบแพทย์ดูแลแผนกเช็คสุขถาพทั่วไปได้ และหากท่านใดที่ต้องส่องกล้องทางเดินอาหาร สามารถทำนัดพบแพทยอายุรกรรมทางเดินอาหารได้ครับ แผนก OPD 2A
ถ้าหากคนไข้ท่านใดได้รับการส่องกล้องลำไส้ใหญ่แล้ว แล้วพบว่าเจอติ่งเนื้อขนาดใหญ่ที่ไม่ใช่มะเร็ง สามารถนำ report และภาพถ่าย มาให้ผมพิจารณาได้ หรือให้ทางโรงพยาบาลที่รักษา ส่งตัวมาได้ครับ ที่แผนก OPD 2A